TL;DR – čia bus ilgas straipsnis. Gale yra išvados, galite iškart skaityti jas, jei raidžių per daug.

Evangelikas Morkus
‘The Tilliot Hours’, Tours apie. 1500 (British Library, Yates Thompson 5, fol. 12r)
Atostogaudama važiavau su draugais prie ežero, žinodama kad bus daug laisvo laiko nusipirkau žurnalą „Ko gydytojai tau nepasako„. Žurnalą perku nebe pirmą kartą. Jis nėra toks baisus ir blogas kaip tikėjausi, tačiau labai keistas. Keistas tuo, kad apie pusė turinio yra visai ok, t.y. normalūs patarimai, išaiškinimai, kurie ne visiems žmonėms yra savaime suprantami. Kita dalis tekstų yra abejotini, pavyzdžiui daroma sensacija iš to, kas yra natūralu, tikėtina ir kur su medicina susijusiam žmogui nekyla klausimų, bet perteikiama tokia maniera, kad atrodo, jog medikai jus mėgina apgauti. Dar vieni tekstai yra visiškai abejotini, pavyzdžiui kokių nors tyrimų interpretacijos – aprašo tyrimą, kuriame dalyvavo 16 žmonių iš kokios nors gana specifiškos populiacijos grupės, tirta kas nors ne primo reikšmingumo ir gauti rezultatai, kurie mažai ką keičia – antraštė uždėta skambi, taigi jei neskaitai teksto po jo, manai, kad kažką sužinai, o jei perskaitai, pasijauti apgautas, nes yra visiškas pffffff. Ir yra dar viena grupė tekstų, kurie man sukelia apatinių akių vokų trukčiojimą, tai pusiau teisingi tekstai. Pusiau teisingi, nes nėra paaiškinimo kaip tokia informacija gauta, arba nėra aišku ką veikti su gauta informacija, arba paimta viena tiesos versija, nežiūrint ar nuslepiant kitą, kai istorija dėstoma šališkai, arba tyrimai pristatomi be konteksto.
Detalizuosiu. Yra visai nieko straipsnis apie tai, kaip išgyventi ligoninėje. Antraštė skamba kažkaip panašiai. Man atrodė gana neutrali, bet kartu buvusiai kompanijai pasirodė labai juokinga, nes jie suprato, kad gali ligoninėje mirti, kad dėl medikų kaltės žmonės dažnai serga ir miršta (kažkas pateikė „statistiką“, kad 20% atvejų atsiranda sveikatos sutrikdymai dėl medicinos personalo kaltės) ir t.t. Bet tai jauni žmonės, kurie iš to juokėsi, bet ne tuo tiki. Yra žmonių, kuriems tokia antraštės ir straipsnio formuluotė ir patvirtina jų mintis ar dvejones, kad žmonės miršta ne nuo ligų ar savo elgesio su kūnu ir siela, bet nuo medikų. Šiaip man tas straipsnis visai patiko. Jame yra pamokymų kaip efektyviai bendrauti su medicinos personalu, kokius klausimus užduoti gydytojams ir slaugytojams, į ką atkreipti dėmesį; nurodoma kaip pačiam pacientui susirinkti informaciją, kad toliau galėtų pats sveikti, tarp klausimų gydytojui irgi yra tie klausimai, kuriuos uždavęs žmogus išmoktų pasirūpinti savimi. Skatinama domėtis savo liga. Ir čia dar vienas perliukas, rekomenduojama skaityti apie savo ligą ir gydymo galimybes moksliniuose šaltiniuose, nurodoma, kad patikimiausia ieškoti per PubMed ar GoogleSchoolar.
Atrodo viskas gerai, bet niekada nebandžiusiam naudotis tomis paieškos sistemomis naudotis žmogui iš jų jokios naudos. Ir nebūtina būti pacientu, net medicinos studentai, ar vyresnio amžiaus gydytojai nelabai mokėtų jomis susirasti reikiamą informaciją. Ir čia prasideda. Iš vienos pusės žurnaliuko rekomendacija gera, nes skatina kliautis įrodymais pagrįsta medicina, iš kitos pusės yra įrodymais pagrįsta medicina, kuri yra gana komplikuotas reikalas.
Patarimas ieškoti informacijos tikrai geras. Vieta kur ieškoti – gera. Pirma bėda yra kalba, nes didžioji straipsnių dalis bus angliškai, kurią vargu ar taip gerai mokės minėto žurnaliuko tikslinė auditorija. Net tariant, kad moka, kita labai didelė, tikrąją to žodžio prasme, problema, yra informacijos kiekis. Pavyzdžiui, viena iš dažniausių sveikatos problemų šeimos gydytojo darbe yra nugaros skausmas. Įvedus į PubMed backpain išmes 52103 rezultatus, iš tiesų tai apatinės dalies nugaros skausmas, susiaurinus iki low backpain ir rezultatų sumažėja iki 27189. Vis tiek iš tokio kiekio jokios naudos. Tam, kad rastum ko ieškai, reikia mokėti ieškoti ir formuluoti užklausas. medikams vyksta specialūs mokymai ir kursai kaip teisingai formuluoti paieškos terminus, kad gautum kuo mažesnį kiekį rezultatų, ir kad jei būtų kuo tikslesni. Toliau, net jei pavyktų rasti tą vienintelį straipsnį, kuris, atrodo, atitinka tai, ką norima sužinoti, dar nebūtinai reikš, kad juo galima pasitikėti.
Įrodymais pagrįsta medicina (ĮPM) pirmiausia moko atsirinkti kas yra įrodymai ir kaip skaityti straipsnius. Įrodymų lygiai matysis paveikslėlyje. Trumpai paaiškinsiu terminus: Metaanalizė yra straipsnis iš daug tą temą nagrinėjančių straipsnių, pateikiantis apibendrintą statistiką. SR (systematic review) arba sisteminė (struktūruota) apžvalga yravisos prienamos literatūros ar straipsnių nagrinėjamas pagal tam tikrus aspektus ir klausimus, daugybė straipsnių sudėtų į vieną apžvalgą. RCT (randomised controlled trial) – randomizuotas kontroliuojamas tyrimas. Randomizacija yra dviejų pagal pasirinktus kriterijus vienodų grupių sudarymas, kurioms taikomis skirtingos intervencijos, pavyzdžiui vaistas ir placebo, o paskui rezultatai lyginami. Kontroliuojamos longitudinalinės studijos, arba prospektyviniai tyrimai – kai iškeliama hipotezė, atliekama intervencija, ir po to stebimi pokyčiai. Kohortiniai tyrimai yra longitudinalinių tyrimų dalis, kai pasirenkama tam tikromis savybėmis pasižyminti atitinkta grupė ir stebima pagal pasirinktus kriterijus numatytą laiko terminą. Case-control study – atvejo kontrolės tyrimas, paimamos dvi grupės (atvejo ir kontrolės) ir lyginamos tarpusavyje stebint jas; tokie tyrimai tinka epidemiologijai, sociologiniams tyrimams, visai tinkami ligų rizikos veiksniams nustatyti. Retrospektyvinės studijos – pasirenkama tam tikra grupė asmenų, iškeliami tam tikri klausimai ir renkami duomenys iš anksčiau, dažniausiai medicininių dokumentų. Toliau eina atvejo(-ų) aprašymai, in vitro trimai, tyrimai su gyvūnais, ekspertų nuomonė, bendrosios žinios ir t.t.
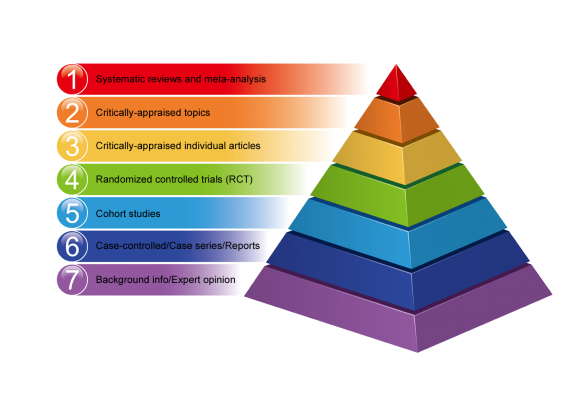 Didžiasio patikimumo yra metanalizės, sisteminės literatūros ir pavienių straipsnių apžvalgos, nes tai filtruota struktūrizuota informacija. Pagal jas sudaromos gairės ir rekomendacijos. Mažesnį įrodymų lygį turintys tyrimai taip pat svarbūs siekiant gauti konkrečią informaciją. Be to ne visiems klausimams atsakyti tinka aukšto įrodymų lygio straipsniai.
Didžiasio patikimumo yra metanalizės, sisteminės literatūros ir pavienių straipsnių apžvalgos, nes tai filtruota struktūrizuota informacija. Pagal jas sudaromos gairės ir rekomendacijos. Mažesnį įrodymų lygį turintys tyrimai taip pat svarbūs siekiant gauti konkrečią informaciją. Be to ne visiems klausimams atsakyti tinka aukšto įrodymų lygio straipsniai.
Kaip skaityti straipsnius yra PICO metodas: patient (pacientas), intervention (intervencija), comparrison (palyginimas), outcome (išeitys): pagal kokius požymius tirti pacientai, kokia intervencija (vaistas, procedūra, operacija, kt.) taikyta, su kuo (vaistu, placebo, kita procedūra, operacija, kt.) lyginta, ir kokios išeitys – kiek pacientų baigė tyrimą, dėl ko nebaigė, kaip skyrėsi grupių rezultatai, ar jie statistiškai patikimi, t.t.
Jei yra skaitomi vien rezultatai visos informacijos apie jų patikimumą negauni, nežinodamas kas tirta ir su kuo lyginta. Tame „Ko gydytojai tau nepasako“ kai kurie straipsniai parašyti iš nagrinėtų straipsnių su gana maža imtimi, nežinia su kuo lyginant ir kažkokiais neaiškiai rezultatais. Taigi, informacija nėra visiškai nepatikima, bet ji ir nėra labai naudinga konkretaus skaitytojo atveju.
Geriausiai bendrą vaizdą apie kokį nors gydymo būdą padeda susidaryti metaanalizė. Jose paprastai būna nagrinėjami straipsniai parašyti per daugybę matų, atlikti daugybės įvairių tyrėjų, gauta daug duomenų, o metaanalizėse tie duomenys apdorojami ir pateikiami bendri rezultatai. Blogai būna tada, kai nagrinėjami ne visi straipsniai, o tik išsirinkti.
Jau buvau ankstesniame įraše užsiminusi, kad farmacijos kompanijos nepublikuoja visų atliktų tyrimų. Neseniai The Enonomist dar kartą rašė apie tai, kaip toks duomenų nuslėpimas iškraipo medicinos mokslą. Pateikti pavyzdžiai, kad kai kurių antideprasantų tyrimų publikuota tik 51%, o Tamiflu, vaisto skirto gydyti gripui išvis 40%. Didžiąją dalimi nepublikuojami tyrimai, kurie nepalankūs vaistų gamintojams, kurie rodo nepakankamą efektyvumą, per didelį pašalinių reakcijų kiekį, arba kokias nors nepatogias reakcijas ir t.t. Ir čia tik pavieniai nepublikavimo pavyzdžiai. Bėda ta, kad gaudamas tik dalį informacijos susdarai labai iškreiptą vaizdą. Kai skaitai metaanalizes, kurios turėtų būti tikrai patikimas informacijos šaltinis, susiduri su problema, kad jos parašytos iš pusės turimų duomenų, pozityviosios pusės.
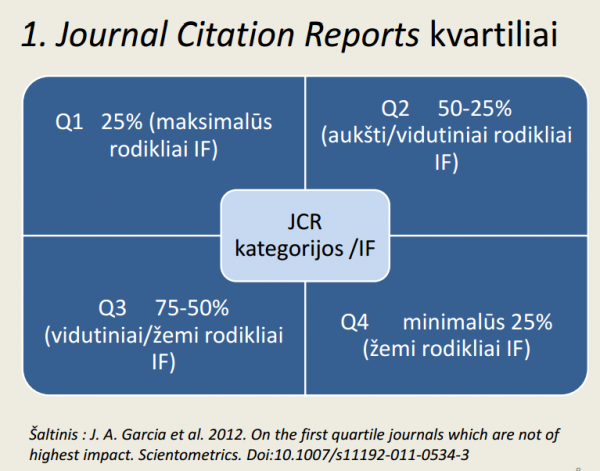
Dar vienas dalykas bloginantis ĮPM patikimumą yra pats mokslo darymo procesas. Jau minėjau, kad informacijos kiekiai yra milžiniški. Egzistuoja toks publish or perish (rašyk arba išnyk), mokslininkai verčiami labai daug spausdintis, skelbti savo straipsnius, skaičiuojamas jų kiekis, svarbi ir kokybė, kuri matuojami kiek kartų autorius, straipsnis buvo cituotas, kokiuose žurnaluose pasiskelbė, koks tų žurnalų citavimo rodiklis (Impact factor), ir dar daugybė matavimo ir vertinimo metodikų kurių pati visų nežinau, o tuo užsiima specialistai mokslotyrininkai užsiimantys mokslometrija (scientometrics). Natūralu, kad kai reikalaujama per metus paskelbti daug publikacijų, jų daug ir prispausdinama. Tai gali būti etapiniai duomenys, mažų apimčių trumpos trukmės tyrimai. Dirbantiems farmacijoje dažnai reikalaujama kuo greičiau parengti rezultatus ir straipsnius. Nuo to irgi nukenčia darbo kokybė. Ir straipsnio. Straipsniuose daug turinio sudaro kiti, pacituoti straipsniai, dėl greičio ne visada skaitomi cituojami straipsniai, arba cituojami ne pačios didžiausios vertės straipsniai. Gal ir nekenkia, bet kai žinai, kad citavimas yra vienas iš dažniausiai naudojamų metodų objektyviai įvertinti mokslo reikšmingumą jau tampa svarbu.
Didelės apimties tyrimai iš pirmo žvilgsnio atrodo patikimi, tačiau juos tampa labai sunku, ar neįmanoma, pakartoti. Mokslo vienas iš pagrindinių elementų yra ekperimentai ir pakartojamumas, t.y. jei kelis kartus kartosi tą patį eksperimentą, gausi tokį patį ar labai panašų rezultatą. pasitaiko tokių atvejų, kai visgi tyrimai pakartojami, o rezultatai gaunami visiškai nutolę nuo pradinio tyrimo. Iš kitos pusės, rezultatai, kurie yra statistškai patikimi ir reikšmingi, gali būti visiškai neryškūs klinikinėje praktikoje.
Tarkime, jei vaistas A kokiai nors grupei 68% atvejų sistolinį kraujo spaudimą sumažino 2 punktais, vaistą paskyrus pacientui gali nieko ir nesimatyti. O jei dar pridėsime, kad minėtas pacientas turi daug kitų sveikatos problemų, vartoja dar kelis kitus vaistus, išaiškės, kad įrodymų, kad vaistas A mūsų pacientui tinkamas visai nėra.
IŠVADOS
Įrodymais pagrįsta medicina (ĮPM) yra labai geras įrankis siekiant geriausiai padėti pacientui, o medicinos paslaugas teikti geriausiu kainos ir kokybės santykiu. Su pačia ĮPM idėja yra viskas gerai, truputį blogiau su įrodymais, kuriais ji disponuoja. Apskritai kalbant apie ĮPM yra principas, kad gali įrodyti tik tai, ko įrodymų ieškai. Gali būti, kad kai kurie efektyvūs būdai nėra tiriami dėl to, kad per pigūs ir neneštų pelno, arba galbūt apie tai anksčiau niekas nepagalvojo. Tais atvejais, kai įrodymai renkami, t.y. atliekamos studijos, tyrimai, kažkas tai finansuoja. Pagrindiniai šaltiniai būna iš valstybių biudžeto arba farmacijos kompanijų biudžeto.

Finansuojantieji turi savo interesų, kurie daro įtaką rezultatams arba jų paskelbimui. Dėl spaudimo daug publikuotis nukenčia pačių darbų kokybė ir išsamumas. Dėl siekio kuo greičiau į rinką paleisti produktą, nepalankūs duomenys išvis slepiami. Taip iškraipomas medicinos mokslas, nes sisteminėms apžvalgoms ir metaanalizėms prienami ne visi turimi duomenys, dėl ko padaromos klaidingos išvados, o galiausiai sukuriamas nepasitikėjimas medicina, įrodymais, rinkoje esančiais preparatais ir procedūromis. Dar blogiau, išaiškėjus nuslėptiems duomenims atsiranda tam tikra paranoja ir baimės, kurie pasireiškia iš rinkos pašalinamais produktais su skandalais ir sprogimais, nes staiga nustembama, kad vaistai turi baisių pašalinių poveikių. Taip, turi, bet tai stebina kur kas mažiau, kai apie tai atvirai ir iš anksto žinoma, o ne tada, kai būna nuslepiama. Iš dalies šitai lemia gresiantį skaidrėjimą farmacijos versle, kurį ima skatinti jau ir investuotojai, sakydami, kad publikuoti reikia viską, nes tada ir jie patys patiria mažiau netikėtų smūgių, mažėja ieškinių ir t.t.
Iš kitos pusės, jei finansavimo šaltinis nelabai supranta kaip daromas ir kaip vertinamas mokslas, gaunamas gana egzotiškas ir chaotiškas procesas, kuriame paskęsta darbų kokybė. Ir ne todėl, kad mokslininkai kvaili, o todėl, kad užuot darę mokslą turi užsiimti administravimu, ataskaitomis, viešųjų pirkimų paraiškų rašymu ir panašiai.
Visgi, orientavimasis į įrodymus, vaistus naujas procedūras ir operacija, nukreipia žvilgsnį į technologijas, taip mediciną darant vis mažiau orientuotą į pacientą. Be to esant galimybei įrodyti kad kažkas veikia kažką sukuriamos medicininės problemos, kai jos yra daugiau socialinės. Taip medikalizuojami kai kurie raidos, seksualinio aktyvumo sutrikimai.
Galiausiai, visko įrodinėjimas, su galutiniu tikslu sudėti į gaires, išpučia informacijos kiekį iki neįmanomų aprėpti mastų. Vien gairių po tūkstančius puslapių kiekvienai reikšmingesnei medicininei problemai.
Viską susumavus įrodymais pagrįsta medicina vis tiek yra geriau nei patirtimi paremta medicina, ką vis dar praktikuoja labai didelė dalis Lietuvos medikų, kurie, deja, dar moko studentus ir rezidentus. Kuriems argumentas „bet mano praktikoje šitai padeda“ kur kas reikšmingesnis už „bet studijos rodo, kad nelabai padeda“. Nors kartais pasitikėjimas senais medikamentais, kai yra naujų, gali būti visai suprantamas.
Pabaigiant truputis pozityvo:
Apie Lietuvos Įrodymais pagrįstos medicinos centrą
Centre for Evidence Based medicine tolesniam pasinagrinėjimui
AllTrials, puslapis kuriame tyrėjai skatinami registruoti visus atliekamus tyrimus